Кількість пацієнтів з діабетом значно збільшується у всьому світі. І, на жаль, діти не є винятком. Ця хвороба впливає на дітей різного віку, а рівень хворих серед них зростає надзвичайно. Цукровий діабет у дітей – хронічна патологія, що вимагає ретельного моніторингу протягом усього життя дитини.
Цукровий діабет (ЦД) – це категорія метаболічних порушень, що характеризуються хронічним підвищенням рівня глюкози в крові (гіперглікемією).

Механізми розвитку цукрового діабету у дітей
Гіперглікемія розвивається через нестачу інсуліну або при надлишку факторів, що протидіють його активності.
Чому так потрібен інсулін?
У здорових людей підшлункова залоза вивільняє ферменти і гормони травлення — інсулін і глюкагон — в кровотік для контролю кількості глюкози (прості цукру з їжі) в організмі. Виділення інсуліну в кров знижує обсяг глюкози, дозволяючи їй проникнути в клітини, де вона метаболізується. Коли кількість цукру в крові дуже знижується, підшлункова залоза секретує глюкагон для стимуляції вивільнення глюкози з печінки.
Відразу після вживання їжі, глюкоза і амінокислоти абсорбуються у кров, а обсяг цукру в крові різко зростає. β-клітини підшлункової залози отримують сигнал для вивільнення інсуліну, вливающегося в кровотік. Через 20 хвилин після їди інсулін піднімається до свого пікового обсягу.
Інсулін дозволяє глюкози проникати в клітини, особливо м’язи і клітини печінки. Тут інсулін та інші гормони направляють глюкозу на підтримку енергії або зберігають для майбутнього використання. Коли рівень інсуліну високий, печінка перестає продукувати глюкозу і зберігає її в інших формах, поки вона знову не знадобиться організму.
По мірі того, як обсяг глюкози в крові досягає свого піку, підшлункова залоза зменшує вироблення інсуліну (приблизно через 2-4 години після їжі кількість цукру і інсуліну знаходяться на низькому рівні).
Де може відбуватися «поломка»?
Кілька патогенних явищ беруть участь у розвитку хвороби. Вони варіюють від аутоімунного ушкодження β–клітин з подальшою недостатністю інсуліну, до відхилень, що викликають стійкість до його активності. Основа порушень у метаболічних процесах при діабеті — недостатнє вплив інсуліну на тканини-мішені.
Недостатня активність інсуліну трапляється з-за порушеною секреції цього гормону та/або зменшених реакцій тканин на інсулін. Порушення секреції інсуліну і відхилення в його активності часто поєднуються в одного пацієнта, і буває незрозуміло, який дефект, якщо він один, служить головною причиною гіперглікемії.
Класифікація цукрового діабету
Існує 3 типи хвороби.
Цукровий діабет 1 типу (СД1)
Інсулінозалежний діабет — це найбільш часто зустрічається тип захворювання серед дітей. СД1 виникає коли організм атакує β-клітини, які виробляють інсулін, в результаті він не продукується. Оскільки інсулін відсутня, клітини не можуть поглинати цукор з кровотоку і перетворювати його в енергію, необхідну організму. Це призводить до збільшення обсягу цукру в крові.
Цукровий діабет 2 типу (СД2)
Цей тип рідко розвивається у дитини. Тим не менше, число дітей з СД2 зростає останнім часом. При даному типі розладу підшлункова заліза все ще продукує інсулін, але виробництво буде або дуже повільним, щоб задовольнити потреби, або організм не реагує на інсулін належним чином, тобто розвиває стійкість до його дії.
Переддіабет
Це стан, при якому обсяг цукру в крові тримається високим, але недостатньо для діагностики діабету. Якщо переддіабет контролюється, то це може затримати розвиток ЦД типу 1 і 2 у дітей.
Етіологія
Причини СД1
Більшість випадків (95%) СД1 є результатом впливу факторів навколишнього середовища, взаємодіючих з генетичною сприйнятливістю пацієнта. Ця взаємодія приводить до розвитку аутоімунного захворювання, спрямованого на инсулинопродуцирующие клітини підшлункової залози. Ці клітини поступово руйнуються, при цьому дефіцит інсуліну зазвичай розвивається після руйнування 90% від їх кількості.
Генетичні проблеми
Існують чіткі дані, що свідчать про наявність генетичного компонента у розвитку СД1. У монозиготного (ідентичного) близнюка ризик виникнення захворювання протягом життя зростає до 60 %, хоча цукровий діабет розвивається тільки в 30 % випадках протягом 10 років після виявлення хвороби у першого близнюка. Навпаки, у дизиготного (неидентичного) близнюка є тільки 8%-ний ризик, який аналогічний ризику серед інших братів і сестер.
Частота розвитку діабету у дітей складає 2 – 3 %, якщо у матері є це захворювання; цей показник збільшується, якщо хворий батько. Ймовірність збільшується майже до 30%, якщо в обох батьків СД1.
У деяких дітей розвиток СД1 типу неможливо, так як у них немає генетичного маркера, який дослідники пов’язують з СД1. Вчені з’ясували, що СД1 може розвиватися у людей з певним комплексом HLA. HLA — людський лейкоцитарний антиген, а функція антигенів — викликати імунну відповідь в організмі. В результаті у дітей з СД1 імунна система пошкоджує продукують інсулін β-клітини. Існує кілька комплексів HLA, які пов’язані з СД1, і всі вони знаходяться на хромосомі 6.


Зовнішні фактори
Інфекція і дієта є найбільш поширеними факторами, пов’язаними з СД1.
Вірусні інфекції відіграють велику роль у розвитку СД1. Передбачається, що вони ініціюють або модифікують аутоімунний процес. Були виявлені випадки прямого токсичного ефекту захворювання при вродженій краснусі. Один опитування показало, що ентеровірусна інфекція під час вагітності призводить до підвищеного ризику виникнення СД1 у потомства. Як ні парадоксально, захворюваність на цукровий діабет 1-го типу вище в районах, де загальна поширеність інфекційних захворювань нижче.
Дієта також має значення. У дітей на грудному вигодовуванні ризик розвитку СД1 нижче, і спостерігається прямий зв’язок між споживанням коров’ячого молока на душу населення і частотою виникнення діабету. Деякі білки коров’ячого молока (наприклад, бичачий сироватковий альбумін) мають схожість з антигеном β-клітин.
Нітрозаміни, хімічні речовини, що містяться в копченої їжі та деяких джерелах води, як відомо, викликають СД1 у тварин; проте, певна зв’язок із захворюванням у людей не встановлена.
Виявлено зв’язок зростання захворюваності СД1 у популяцій з віддаленням від екватора. Зниження впливу ультрафіолетового світла і рівня вітаміну D, що частіше зустрічається в більш високих широтах, збільшує ризик виникнення патології.
Інші причини
До додаткових факторів, що підвищує ймовірність розвитку СД1 відносяться наступні:
- вроджена відсутність підшлункової залози або клітин, що продукують інсулін;
- резекція підшлункової залози;
- пошкодження підшлункової залози (муковісцидоз, хронічний панкреатит, таласемія, гемохроматоз, гемолітико-уремічний синдром);
- синдром Вольфраму;
- хромосомні порушення, такі як синдром Дауна, синдром Тернера, синдром Клайнфелтера або синдром Прадера-Віллі (ризик становить близько 1% при синдромі Дауна та Тернера).


Причини СД2
Причини СД2 складні. Це стан, як і СД1, є результатом комбінації генетичних чинників і способу життя.
Генетичні зміни
Ризик розвитку СД2 підвищується при наявності цієї хвороби у одного або обох батьків.
Складно визначити, які гени несуть в собі цей ризик. Дослідження виявили не менше 150 варіантів ДНК, які пов’язані з імовірністю виникнення СД2. Більшість з цих змін є поширеними і присутні як у пацієнтів з діабетом, так і у здорових людей. У кожної людини є деякі зміни, які збільшують ризик та інші, його зменшують. Саме поєднання цих змін допомагає визначити ймовірність розвитку хвороби у людини.
Вважається, що в результаті генетичних змін, пов’язаних з СД2, змінюється час і місце активності гена (експресія). Ці зміни в експресії впливають на гени, залучені у багато аспектів СД2, включаючи розвиток і функцію β-клітин, вивільнення і обробку інсуліну, і чутливість клітин до його впливу.
Фактори ризику
Основні фактори ризику розвитку СД2 у молодих людей наступні:


Куріння підлітків також збільшує їх власний ризик розвитку діабету. Безсоння і психосоціальний стрес асоційовані із збільшеним ризиком ожиріння в дитинстві і пошкодженням толерантності до глюкози у дорослих.
Основні симптоми цукрового діабету у дітей
Симптоми СД1
По мірі розвитку діабету симптоми постійно збільшуються, відображаючи:
- зменшення маси β-клітин;
- погіршення инсулинопении (нестачі інсуліну);
- прогресуючу гіперглікемію.
Спочатку, коли обмежений тільки запас інсуліну, іноді виникає гіперглікемія. Коли рівень глюкози в сироватці крові перевищує нирковий поріг, починається періодична поліурія (збільшення утворення сечі) або ніктурія (переважання нічного діурезу). При подальшій втраті β-клітин хронічна гіперглікемія викликає більш стійкий діурез, часто з нічним енурезом, і полідипсія (невтоленна спрага) стає більш очевидною. У пацієнтів жіночої статі може розвинутися грибковий вагініт за хронічної глюкозурії (глюкоза в сечі).
Калорії губляться в сечі (через глюкозурії), викликаючи компенсаторну гиперфагию (переїдання). Якщо ця гиперфагия не встигає за глюкозурією, слід втрата жиру, що супроводжується клінічними зниженням ваги і зменшенням запасів підшкірного жиру. Здоровий 10-річна дитина споживає близько 50% від 2000 калорій в день у вигляді вуглеводів. Коли у дитини розвивається діабет, щоденні втрати води і глюкози можуть становити 5 л та 250 г, відповідно, що становить 1000 калорій або 50% від середньодобового споживання калорій. Незважаючи на компенсаторне збільшення споживання їжі, організм голодує, тому що в сечі губляться невикористані калорії.
Коли в організмі дитини немає достатнього об’єму інсуліну, щоб перетворити глюкозу в енергію, в якості альтернативи він використовує жир. Коли жир руйнується, побічні продукти, кетони, накопичуються в організмі. У цей момент стан дитини швидко погіршується, виникають дискомфорт у животі, нудота і блювота, а з рота відчувається фруктовий запах.


Симптоми СД2
Хворобу можна підозрювати у дитини, коли у нього з’являються класичні симптоми:
- поліурія;
- полідипсія;
- гиперфагия;
- зниження маси.
Інші перші ознаки цукрового діабету у дітей включають:
- помутніння зору;
- порушення чутливості нижніх кінцівок;
- грибкові інфекції.
Однак у багатьох пацієнтів СД2 протікає безсимптомно, захворювання залишається не виявленим протягом довгих років.
Частіше патологія зустрічається у людей з надмірною вагою або ожирінням. Пацієнти з СД2 нерідко мають ознаки інсулінорезистентності, такі як гіпертонія, СПКЯ (синдром полікістозних яєчників) або чорний акантоз (затемнення і потовщення шкіри).


Ускладнення цукрового діабету
Всі ускладнення діабету пов’язані з поганим моніторингом обсягу глюкози в струмі крові.
Діабетична кома
Це загрозливе для життя ускладнення, що викликає втрату свідомості. Стан виникає при надмірно високих або низьких обсягах глюкози (гіперглікемія і гіпоглікемія відповідно).
При впадінні в кому людина не може прокидатися або цілеспрямовано реагувати на звуки та інші види стимуляції. Без лікування стан може призвести до смерті.
Перед розвитком коми у пацієнта зазвичай виникають ознаки і симптоми гіперглікемії чи гіпоглікемії.
Симптоми гіперглікемії:
- посилення спраги;
- часте сечовипускання;
- втома;
- нудота і блювання;
- плутане дихання;
- біль у животі;
- фруктовий запах з ротової порожнини;
- сухість в порожнині рота;
- прискорене серцебиття.
Симптоми гіпоглікемії:
- тремтіння і нервозність;
- тривожність;
- втома;
- слабкість;
- підвищене потовиділення;
- відчуття голоду;
- нудота;
- запаморочення;
- порушення мови;
- сплутаність свідомості.
Ураження органів-мішеней
Високий рівень глюкози може призвести до інших захворювань органів і систем.
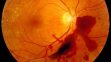
Діабетична ретинопатія
Це ускладнення з боку органа зору, що виникає через пошкодження кровоносних судин сітківки.
Діабетична ретинопатія іноді протікає безсимптомно, можуть з’являтися лише незначні проблеми із зором, але стан може прогресувати до сліпоти.
Вірогідність виникнення цієї патології існує у будь-якого пацієнта з не контрольованим діабетом.
Симптоми:
- плями або темні струни перед очима;
- затуманений зір;
- порушення ідентифікації кольору;
- сліпота.
Діабетична ретинопатія зазвичай зачіпає обидва ока.

Хвороби ніг
Є дві основні проблеми з ногами, що зачіпають пацієнтів з діабетом.
Діабетична нейропатія
Діабет може призвести до пошкодження нервів, із-за чого пацієнтам важко відчувати що-небудь в кінцівках.
При такому стані людина не відчуває роздратування на нозі або не помічає, коли взуття починає натирати. Відсутність почуттів і свідомості веде до підвищення ризику появи пухирців, виразок і порізів.
Розлади периферичних судин
Хвороба викликає зміни в судинах, включаючи артерії. Відкладення жиру блокує судини за межами мозку і серця. В основному уражуються судини, що ведуть до кінцівок і від них, зменшуючи приплив крові до них.
Зменшення струму крові призводить до болю, інфікування і сповільненого загоєнню ран. При тяжких інфекціях може знадобитися ампутація.Симптоми проблем зі стопами при діабеті
Прояви діабетичної стопи:
- втрата чутливості;
- оніміння або поколювання;
- безболісні пухирі або інші рани;
- зміна шкірної забарвлення;
- зміни температури шкіри;
- червоні смуги;
- хворобливе поколювання;
- забарвлення кінчиків пальців;
- деформація стопи.
Якщо є інфекція у виразки стопи, симптоми такі:
- лихоманка;
- озноб;
- почервоніння.
При таких симптомах необхідно викликати швидку допомогу.


Порушення з боку серцево-судинної системи
Серцево-судинні захворювання при діабеті виникають з-за високого рівня цукру в крові. З часом високий вміст глюкози пошкоджує артерії, вони стають жорсткими і твердими. Скупчення жиру всередині цих кровоносних судин призводить до розвитку атеросклерозу. В кінцевому підсумку може заблокуватися приплив крові до серця або мозку, що призведе до інфаркту або інсульту.
Діабетична нефропатія
Діабетична нефропатія – це захворювання нирок при діабеті, при якому порушується їх робота по видаленню шлаків і зайвої рідини з організму.
У нирках містяться мільйони крихітних скупчень кровоносних судин (клубочків), які фільтрують відходи крові. Серйозне пошкодження цих кровоносних судин з-за високого рівня глюкози приводить до діабетичної нефропатії, зниження функції нирок і ниркової недостатності.
Лабораторні методи підтвердження діагнозу
При підозрі на діабет у дитини педіатр призначить деякі аналізи для діагностики стану.
Якщо у дитини діагностовано діабет, буде проведено аналіз крові на наявність аутоантитіл, щоб дізнатися тип діабету.


Підходи до лікування
Дієта. Що таке «хлібна одиниця?
Дотримання дієтичного режиму є важливим компонентом лікування діабету. До відкриття інсуліну діти з діабетом залишалися в живих завдяки дієті, строго обмеженою в споживанні вуглеводів. Ці заходи призвели до давньої традиції строгого контролю вуглеводів.
Для підрахунку вуглеводної навантаження при діабеті використовується поняття «хлібна одиниця (ХЕ):
1 ХЕ = 12 м засвоюваних вуглеводів. Така кількість міститься в половині шматочка хліба товщиною в 1 см.
Після вживання 1 ХЕ кількість глюкози в крові збільшує на 2 ммоль/л.
Вуглеводи належний становити не менше 50 – 60 % добової енергетичної потреби, жири – 20 % — 30 % і білки 15 – 20 %. Добову калорійність раціону розраховують за формулою: 1000+(пх100), де n – кількість років дитини. У період пубертата для хлопчиків на кожен рік після 12 років додають 100 ккал, для дівчаток – віднімають 100 ккал. Режим прийому їжі – 6 разовий при наступному розподілі добового каллоража.
Завтрак20 – 25 %2-ї завтрак20 – 25 %Обед20 – 25 %Полдник5 – 10 %Ужин10 – 15 %2-й ужин5 – 10%
Дієтолог повинен розробити план дієти для кожної дитини у відповідності з індивідуальними потребами і обставинами. Необхідно регулярно переглядати і коригувати план з урахуванням зростання пацієнта і зміни способу життя.


Рух – це життя
Пацієнти з СД1 потребують щоденних фізичних навантаженнях під контролем глікемії перед початком вправ і щогодини протягом тренування. При необхідності – дотація вуглеводів. Переважні види спорту: теніс, легка атлетика, танці, лижний спорт.
Під впливом фізичних навантажень у дітей відбувається не тільки збільшення м’язової маси, поліпшення координації, витривалості, емоційного тонусу, але і утилізація глюкози м’язами без участі інсуліну. При СД1 у дітей можливий розвиток відстрочених гіпоглікемій, які виникають через 12 год і більше після фізичних навантажень, що диктує необхідність визначення глікемії протягом доби від початку тренування і зниження дози інсуліну в найближчі 12 годин після інтенсивного навантаження.
Лікування цукрового діабету 1 типу
Лікування СД1 у дітей вимагає комплексного підходу з приділенням уваги медичним, дієтичним і психосоціальних питань. Терапевтичні стратегії повинні бути гнучкими з урахуванням індивідуальних потреб кожного пацієнта та сім’ї.
У ході дослідження з контролю над діабетом і ускладненнями було встановлено, що інтенсивна інсулінова терапія, спрямована на підтримання концентрації глюкози в крові як можна ближче до нормальної, може відстрочити початок і уповільнити розвиток ускладнень діабету (ретинопатія, нефропатія, нейропатія). Досягнення цієї мети з допомогою інтенсивної терапії інсуліном може збільшити ризик гіпоглікемії. Несприятливі ефекти гіпоглікемії у дітей молодшого віку можуть бути значними, оскільки незріла ЦНС буває більш сприйнятливою до гликопении.
Цілі терапії розрізняються в залежності від віку пацієнта. Для дітей, молодших 5 років відповідною метою є підтримання концентрації глюкози в крові між 80 та 180 мг/дл. Для дітей шкільного віку прийнятним цільовим діапазоном є від 80 до 150 мг/дл. Для підлітків мета складає від 70 до 130 мг/дл.
Існує багато типів інсуліну, які розрізняються за тривалістю дії і часу до максимального ефекту. Ці інсуліни можуть бути використані в різних комбінаціях, залежно від потреб і цілей для конкретного пацієнта.
Найбільш часто використовуваний режим — це багаторазові ін’єкції швидкодіючого інсуліну, що вводиться під час їжі в поєднанні з пролонгованим базальним інсуліном, вводять перед сном. Після того, як визначена загальна добова доза інсуліну, від 30% до 50% дається у вигляді інсуліну тривалої дії, а залишок дається у вигляді швидкодіючого інсуліну, розділеного відповідно з необхідністю корекції високого рівня глюкози та прийомом їжі.
Лікування цукрового діабету 2 типу
СД2 – це прогресуючий синдром, який поступово приводить до абсолютної недостатності інсуліну протягом життя пацієнта. Системний підхід до лікування СД2 слід застосовувати у відповідності з природним перебігом захворювання, включаючи додавання препаратів інсуліну. Тим не менш, зміна способу життя (дієта і фізичні вправи є невід’ємною частиною схеми лікування, і зазвичай необхідна консультація з дієтологом.
Не існує якої-небудь конкретної дієти або фізичних вправ, але більшість фахівців рекомендують низькокалорійну дієту з низьким вмістом жирів і 30-60 хвилин фізичної активності не менше 5 разів на тиждень. Екранне час (перегляд телевізора і використання комп’ютера) має бути обмежена 1-2 годинами на день. Пацієнти з СД2 часто відбуваються з домашньої середовища з поганим розумінням здорових звичок харчування.
Зазвичай спостерігається поведінка включає пропуск їжі, важкі перекуси і витрата великої кількості часу на перегляд телевізора, відеоігри та використання комп’ютера. Лікування в цих випадках часто пов’язане з труднощами і буває неефективним, якщо вся сім’я не зважиться змінити свій нездоровий спосіб життя.
Коли зміни способу життя не можуть нормалізувати рівень глюкози в крові, призначають пероральні гіпоглікемічні препарати знижують рівень глюкози в крові). Пацієнтам з помітно підвищеним гликированным гемоглобіном потрібно лікування інсуліном по режиму, аналогічного тому, який використовуються для лікування СД1. Як тільки рівень глюкози в крові знаходиться під контролем, у більшості випадків захворювання можна лікувати пероральними гіпоглікемічними засобами і змінами способу життя, але деяким пацієнтам, як і раніше, буде потрібно інсулінова терапія.
Перша допомога при комі
Важливо виміряти рівень цукру в крові, якщо у дитини є які-небудь незвичні симптоми, щоб стан не прогресувало до коми. Діабетичні коми вважаються невідкладними станами, які потребують негайної медичної допомоги.
Лікування повинне проводитися в умовах стаціонару як можна швидше і залежить від типу коми:
- гіпоглікемічна діабетична кома: введення глюкози і глюкагону (гормон, що підвищує рівень глюкози);
- гіперглікемічні діабетична кома: забезпечення гідратації і введення інсуліну.
Відновлення після початку лікування відбувається швидко, але якщо пацієнт не отримує медичної допомоги незабаром після входження в кому, можуть виникнути довгострокові наслідки, наприклад, ризик незворотного пошкодження головного мозку.
Без лікування кома може бути смертельною.
Навіть якщо діабетична кома не виникає, довготривале збереження занадто низький або занадто високого рівня цукру в крові може завдати великої шкоди.


Прогноз ЦД у дітей. Пільги дітям
Прогноз залежить від ступеня компенсації СД і швидкості розвитку і прогресування ускладнень. За умови оптимально організованого режиму дня і відпочинку, раціонального харчування, інсулінотерапії прогноз умовно сприятливий. Близько 1/3 хворих гине від термінальної (незворотної) ниркової недостатності вже через 15 – 20 років від початку захворювання.
Для дітей з діабетом надаються пільги від держави, які скоротять витрати на лікування і реабілітацію пацієнта. При СД1 дитині присвоюється інвалідність.
Особам з діабетом надається:
- путівка в санаторій або оздоровчий табір з оплачуваною проїздом до пункту дитині і його супроводжує;
- пенсія по інвалідності;
- особливі умови здачі ЄДІ, допомога при вступі у навчальний заклад;
- право на діагностику та лікування в іноземній клініці;
- звільнення від служби в армії для пацієнтів чоловічої статі;
- звільнення від виплати податків;
- грошова допомога для батьків хворої дитини до 14 років.
Школа діабету
Нерідко у фахівців в поліклініках немає часу, щоб пояснити всі особливості патології. З метою навчити людину своєчасно ідентифікувати тривожні симптоми і запобігати розвитку ускладнень у медичних установах організовуються школи діабету. Пройшовши навчання «виживання», дитина буде здатна адаптуватися до соціального середовища щоб не відчувати себе хворим.
Якщо в будинку дитина-діабетик
Жити з діабетом нелегко. Дитині потрібно буде дотримуватися розпорядку, який включає в себе моніторинг рівня цукру в крові, своєчасні ін’єкції інсуліну, постійне вживання здорової їжі, фізичну активність.
Кілька порад, щоб приборкати хворобу і зробити життя простіше і краще для вашої дитини і для вас самих.


Профілактика
Профілактика полягає у динамічному спостереженні за дітьми з сімей з обтяженим анамнезом. Таким дітям слід регулярно перевіряти рівень глюкози в крові, оцінювати загальний стан та інші параметри здоров’я. Для хворих найбільш актуальна профілактика загострень СД, уповільнення його подальшого прогресування, що можливо при відвідуванні школи діабету.
Превентивні заходи наступні.
Висновок
Дотримуючись приписів лікаря, що дитина може ефективно справлятися з діабетом. Єдина обов’язок батьків — запропонувати необхідну підтримку хворій дитині. Необхідно виховувати в ньому звички здорового способу життя, щоб зберегти його благополуччя на все життя.
